Où les patients renoncent-ils le plus à être soignés?

Palmarès du débordement des urgences du Québec, édition 2020
Quelles sont les salles d’urgence au Québec où les patients retournent le plus souvent à la maison sans avoir vu un médecin? Le « Palmarès du débordement des urgences du Québec, édition 2020 » décrit la situation au cours de la dernière année et mesure l’évolution de la situation depuis cinq ans grâce à des données obtenues en vertu de l’accès à l’information, avant la pandémie de COVID-19.
 En lien avec cette publication
En lien avec cette publication
 |
 |
 |
| Aucune salle d’urgence ne voit tous les patients qui se présentent (La Presse, 22 avril 2020)
Plus de 1000 patients par jour quittent les urgences sans avoir vu un médecin (Le Journal de Montréal, 22 avril 2020) Emergency rooms across Quebec are incapable of seeing all patients, study finds(CTV News, 22 avril 2020) |
Entrevue avec Patrick Déry (Politiquement incorrect – Richard Martineau, QUB Radio, 22 avril 2020)
Entrevue avec Patrick Déry (Solide comme le Roch, 104,7 FM, 22 avril 2020) Entrevue avec Patrick Déry (Jérôme Landry au retour, Énergie 98.9, 22 avril 2020) |
Ce palmarès a été préparé par Patrick Déry, analyste associé senior à l’IEDM, en collaboration avec Daniel Dufort, directeur principal des relations externes, communications et développement de l’IEDM. La Collection Santé de l’IEDM vise à examiner dans quelle mesure la liberté de choix et l’entrepreneuriat permettent d’améliorer la qualité et l’efficacité des services de santé pour tous les patients.
L’an dernier, près de 380 000 Québécois – ou plus de 1000 patients par jour – sont ressortis de l’urgence d’un hôpital sans avoir fait l’objet d’une prise en charge médicale et sans avoir été réorientés, selon les données du ministère de la Santé. En tout, plus d’un patient sur dix qui s’était présenté à l’urgence a renoncé à être soigné. Pire, un cinquième de ces patients avaient été classés au triage comme étant des cas « très urgents » ou « urgents » (priorités 2 ou 3), ce qui signifie que leur condition pouvait mettre leur vie en danger(1). Cependant, ce phénomène varie grandement à l’intérieur de la province et même par établissement, comme nous allons le voir.
La photographie et l’évolution
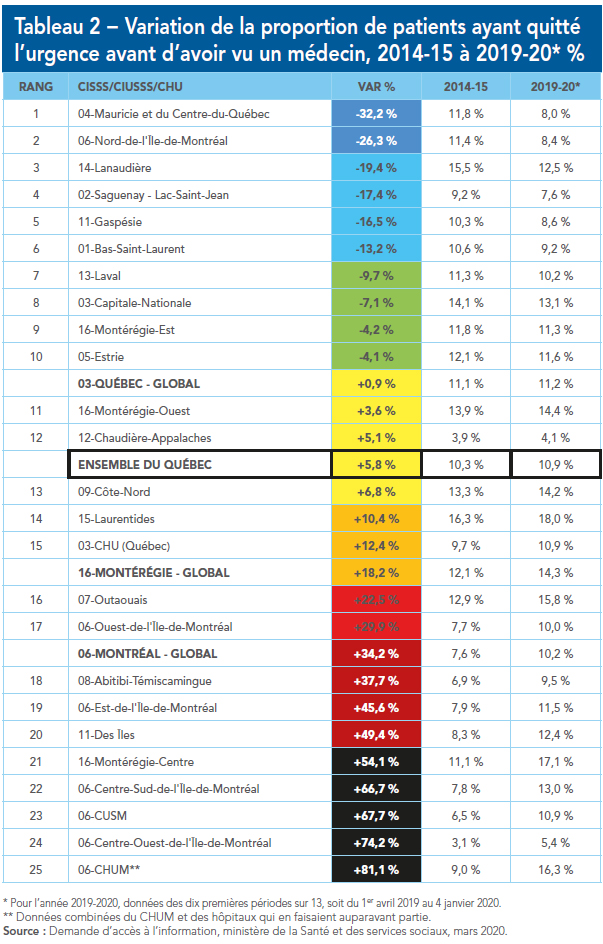
On peut quantifier ce débordement des salles d’urgence québécoises de deux façons. La première est d’en faire un portrait statique, soit une « photographie » de la situation actuelle : quelle est la proportion de patients qui retournent à la maison après être passés au triage, sans avoir vu le médecin, dans un hôpital ou une région donnée? La seconde est d’en mesurer l’évolution : quelle a été la variation de ce pourcentage depuis cinq ans? Est-il plus élevé, stable ou plus bas?
L’examen de ces deux types de données permet de dresser un tableau plus complet. Certaines régions et certains hôpitaux peuvent s’en tirer un peu mieux quant à la proportion de patients qui rebroussent chemin, mais leur situation s’est détériorée depuis cinq ans et suit une mauvaise tendance. À l’inverse, à d’autres endroits, on peut avoir réalisé d’importants progrès même si on fait toujours face à d’importants défis.
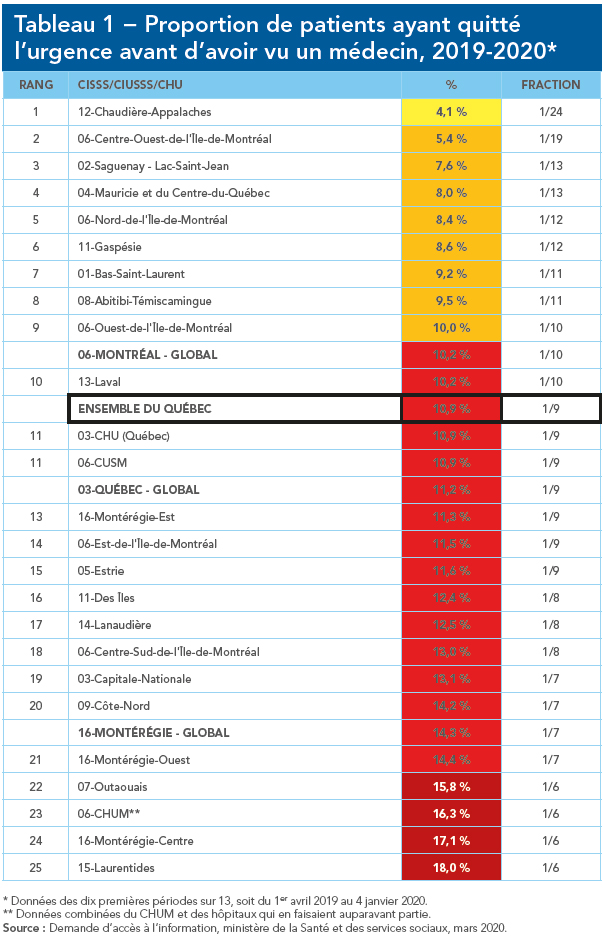
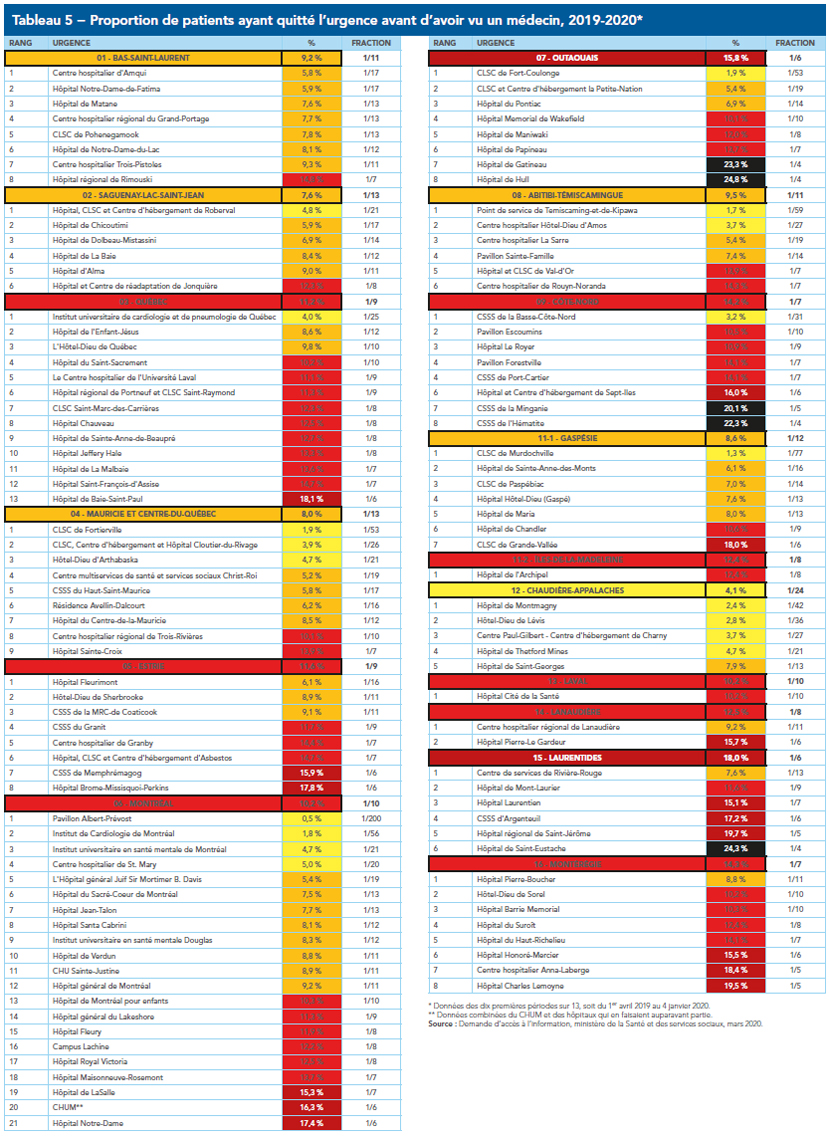
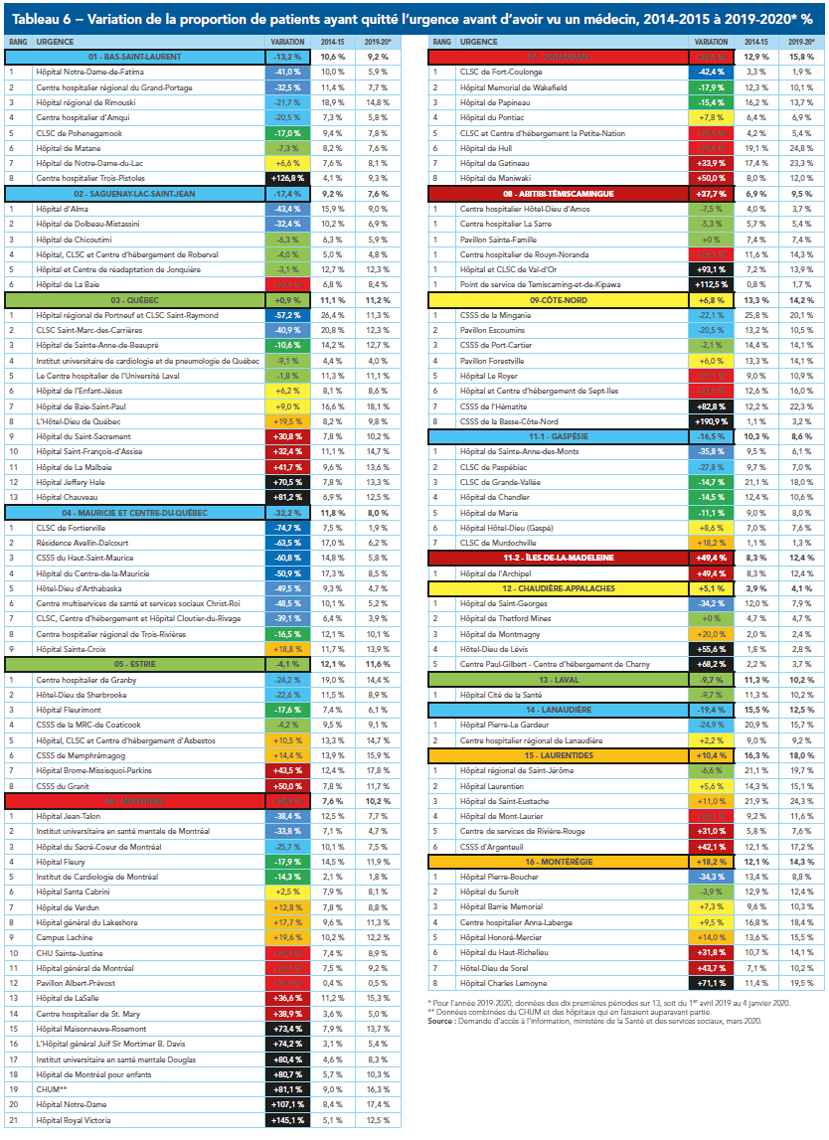
Quelles salles d’urgence suffisent le plus à la demande de soins? Où les patients baissent-ils le plus le bras? Et comment la situation a-t-elle évolué depuis cinq ans? Le présent palmarès présente le portrait du débordement des urgences du Québec en trois temps : d’abord, un classement régional, qui compare la situation générale dans chacun des Centres intégrés de santé et de services sociaux (CISSS et CIUSSS) et Centres hospitaliers universitaires (CHU) que compte le Québec; ensuite, un classement détaillé de chacune des 117 salles d’urgence du Québec recensées par le ministère de la Santé et des Services sociaux; enfin, un second classement des hôpitaux, regroupés cette fois-ci par la région qu’ils desservent.
La situation générale n’est pas reluisante : aucune salle d’urgence au Québec n’arrive à répondre à la demande de soins. Le portrait est également loin d’être uniforme : certains hôpitaux voient moins de 5 % de leurs patients rebrousser chemin, tandis qu’à d’autres, c’est jusqu’à un patient sur quatre qui renonce à être soigné, notamment en Outaouais et dans les Laurentides. Si on regarde plutôt l’évolution depuis cinq ans, des hôpitaux situés en Mauricie et dans le Bas-du-Fleuve ont vu leur situation s’améliorer de façon significative.
Le portrait régional montre de son côté que la partie de la province située au nord ou à l’est de Québec s’en tire généralement mieux que sa partie ouest, à l’exception de la Côte-Nord. Québec, le Grand Montréal et l’Outaouais – essentiellement, les régions urbaines – sont les endroits où les patients sont les plus susceptibles de baisser les bras. Le portrait dynamique accentue ces tendances : une partie de l’est du Québec se porte mieux depuis cinq ans, de même que Lanaudière et – surprise – le Nord de l’île de Montréal. Par contre, les urgences de plusieurs hôpitaux de la métropole, en particulier celles situées près du centre-ville, sont de plus en plus débordées.
Prises individuellement, les données doivent être contextualisées. Certains hôpitaux très performants – notamment l’Hôpital général juif, à Montréal, et le Centre Paul-Gilbert, sur la Rive-Sud de Québec – se classent encore très bien, même si leur performance relative a diminué depuis cinq ans; la seule variation de la proportion de patients refoulés ne donne pas une idée juste de leur situation. Il en va de même pour un certain nombre de petites salles d’urgence.
Il est important de noter que le présent classement ne se veut d’aucune façon une critique envers le personnel soignant des établissements de santé du Québec. Les défis sont énormes et croissants, et ils se conjuguent à une pénurie de personnel alors que la population vieillit et que ses besoins sont de plus en plus grands.
Les moyens de soulager ces problèmes chroniques sont connus : abaissement des barrières professionnelles et réglementaires, meilleur alignement des incitations avec les besoins des patients et, de façon générale, une amélioration de la performance et de l’efficience de notre système de santé tout en maintenant son caractère universel(2), afin que chacun puisse être soigné quand il en a besoin. Pour paraphraser une citation célèbre d’une ancienne juge de la Cour suprême, l’accès à une salle d’attente n’est pas l’accès aux soins(3). Devoir retourner chez soi quand on est malade, encore moins.


Références
- Patrick Déry, « Urgences : quand les patients repartent sans être soignés », Le Point, IEDM, 29 janvier 2020.
- Voir notamment Patrick Déry, « Il est temps de mettre fin aux quotas de médecins », Le Point, IEDM, 15 mars 2018; Patrick Déry, « Les hôpitaux du Québec ont besoin d’entrepreneuriat », Le Point, IEDM, 12 juillet 2018; Patrick Déry, « Doit-on permettre aux superinfirmières de poser des diagnostics? », Le Point, IEDM, 28 février 2019; Patrick Déry, Entrepreneuriat et santé – Comment favoriser le déploiement de la télémédecine au Canada, Cahier de recherche, IEDM, 19 septembre 2019; Patrick Déry, « L’entrepreneuriat fait-il une différence en santé? Le cas des CHSLD privés conventionnés », Le Point, IEDM, 3 octobre 2019.
- L’ex-juge en chef de la Cour suprême du Canada, Beverley McLachlin, avait fameusement noté dans l’affaire Chaoulli que « l’accès à une liste d’attente n’est pas l’accès aux soins ». Chaoulli c. Quebec (Attorney General), [2005] 1 S.C.R. 791, 2005 SCC 35.

